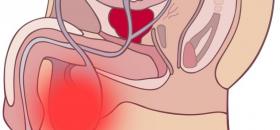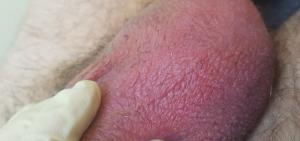
Покраснение мошонки
Покраснение кожи мошонки наблюдается при многих заболеваниях.
Механизм развития данного симптома заключается в усилении кровотока в коже мошонки, яичка, его придатках, а также семенных канатиках.
Обычно это следствие воспалительного процесса.
Существует несколько групп этиологических (причинных) факторов, которые приводят к гиперемии.
Их диагностика необходима для проведения адекватной терапии.
Направленной на устранение воздействия основного патогенетического фактора и уменьшение выраженности воспаления.
Причины гиперемии мошонки
Покраснение мошонки обычно является результатом развития воспалительной реакции в коже, яичках, придатках яичек.
Оно может быть вызвано разными причинами:
- Воспаление, являющееся результатом жизнедеятельности патогенных (болезнетворных) микроорганизмов. Например, такими бактериями могут быть стафилококки или стрептококки и высыпания могут напоминать обычные прыщи (акне)

с другой стороны, на мошонке могут с успехом обитать различные формы грибов, учитывая что для их размножения есть все благоприятные факторы – трение в паховых складках, увеличенные сальные и потовые железы и потение данной области из-за постоянного ношения нижнего белья
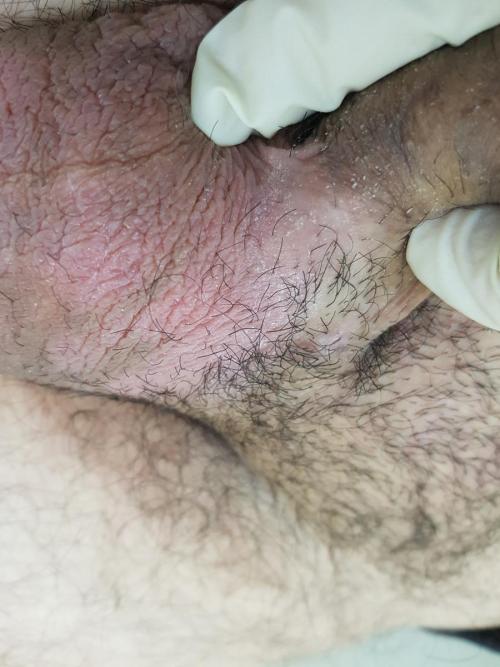
- Неинфекционные причины воспалительной реакции мошонки. Примером такого рода является та же самая аллергия, причем часто наши пациенты заявляют, что они никогда не страдали аллергией, но это не мешает ей впервые возникнуть. Это может быть на внешнюю причину (новое нижнее белье, презерватив, средство гигиены), так и на внутреннюю (продукты питания и лекарственные препараты).
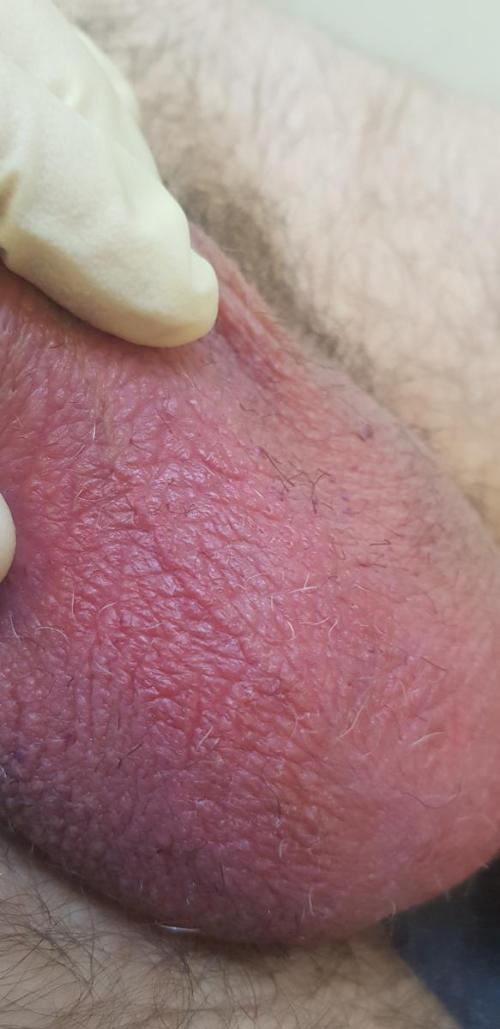
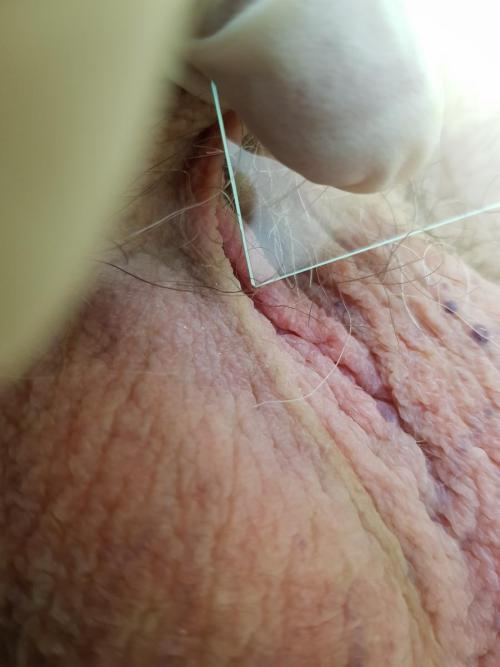
фото ниже сделано через 7 дней после начала курса лечения данного случая
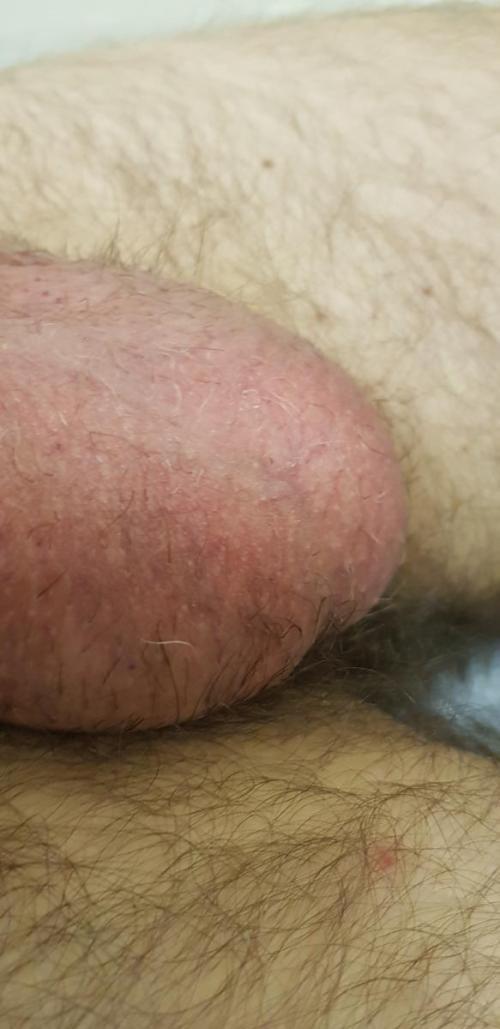
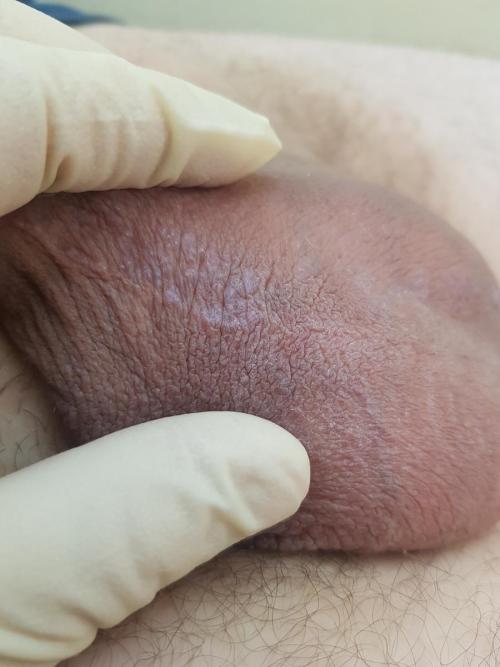
Другими причинами неинфекционных покраснений мошонки могут быть кожные заболевания, примерами которых могут быть псориаз

или красный плоский лишай
- Нарушение оттока крови из яичек вследствие перекрута семенного канатика, содержащего в себе нервные волокна и кровеносные сосуды. Так же сосудистые проблемы возникают при синдроме красной мошонки, когда наблюдается расширение мелких кровеносных сосудов и сопутствующее ему воспаление.
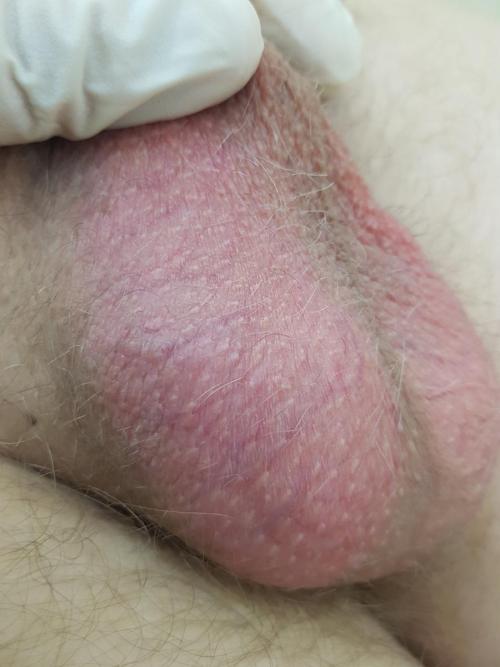
Учитывая причины красной мошонки понятным становится, что необходимо взять анализы на данные причины.
Перед анализами необходима правильная подготовка:
- прийти к врачу на голодный желудок (не употреблять пищу и сладкие напитки в течение 4 и более часов)
- не мазать кожу мошонки никакими из препаратов минимум 3 дня
- не употреблять антибиотиков, противогрибковых, противоаллергических препаратов не менее 10 дней
- не мыть кожу мошонки не менее 12 часов (лучше 1 сутки)
- не мочиться минимум 2 часа
Какие анализы обычно берут при покраснении мошонки:
- посев на бактерии с кожи мошонки
- соскобы с кожи на грибы
- кровь на аллергические показатели и глюкозу
- анализы на половые инфекции
В ряде случаев при подозрении на проблемы с яичками нужно сдать так же сперму на различные анализы и сделать ультразвуковое исследование мошонки и предстательной железы.
Лечение красной мошонки
Лечение осуществляется, учитывая причину заболевания.
При нахождении грибка назначается противогрибковое лечение. Если найдены бактерии, назначаются антибиотики.
В других случаях лечение может столкнуться с рядом сложностей, связанных с тем, что причина кожных поражений или аллергии не всегда полностью устранима.
В нашей клинике используется современные и старые проверенные методы, имеется аппаратура для лечения покраснения мошонки.
Используются жидкий азот, способствующий устранению расширенных сосудов, убивающий за счет низких температур бактерии и грибы, способствующий обновлению кожи мошонки.
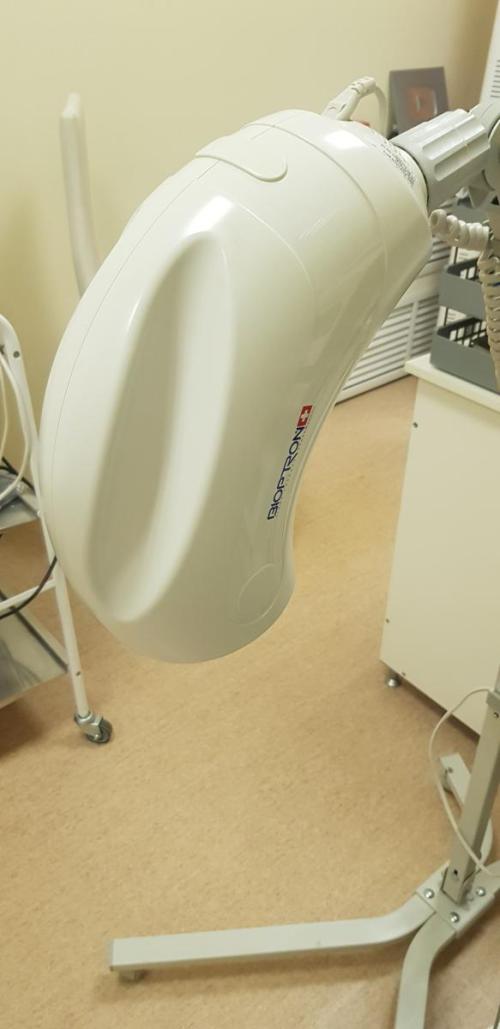
Поляризованный свет лампы БИОПТРОН не вызывает онкологических рисков, в отличии от обычного ультрафиолета, и, с успехом используется в таких патологиях, как псориаз, атопический дерматит.
Современный APL лазер компании ДЕКА способствует сужению сосудов и выводу темного пигмента из кожи мошонки (например, при синдроме красной мошонки).

Аппарат альфано, выделяет оксид азота.
Данный газ убивает 98% всех известных бактерий и вирусов, не обладая выработкой устойчивости среди них.
Так же способствует заживлению ран и дефектов кожи при различных травмах и аллергических эрозиях.

Фотодинамическая терапия кожи мошонки осуществляется на современном аппарате АТКУС и РЕВИКСАН.
Данная методика состоит из нанесения на кожу мошонки фотосенсибилизатора в виде мази и после его облучения красным лазером.
Процедура безболезненна и приводит к появлению в коже свободных радикалов и гибели зараженных и воспаленных клеток.

Это уменьшает красноту, убивает бактерии и грибы.

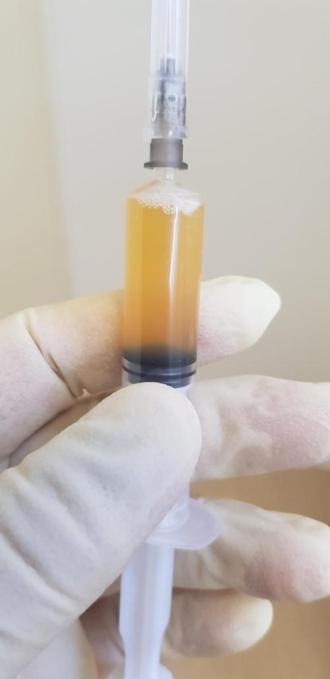
Плазмолифтинг кожи мошонки, представляет собой запуск восстановительных сил кожи, путем введения собственной жидкой части крови (плазмы) внутрикожным способом.
Для этого кожа мошонки обезболивается с помощью крема ЭМЛА, берется кровь пациента в специальную пробирку для плазмолифтинга и вводится иглой длинны 5 мм внутрь кожи.
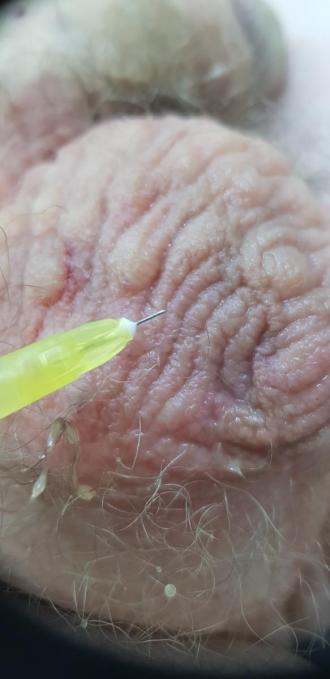
Наши результаты
1. Лишай видаля
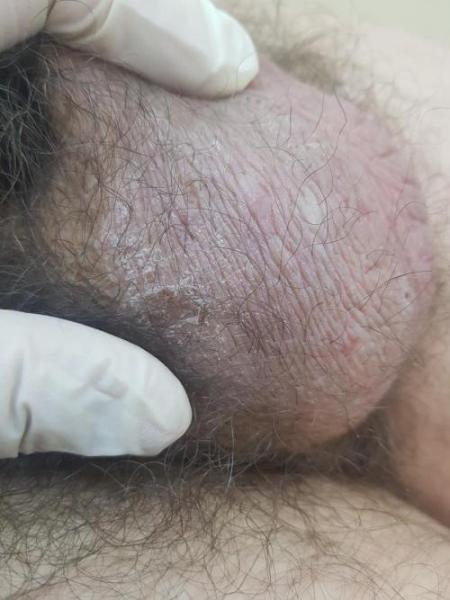
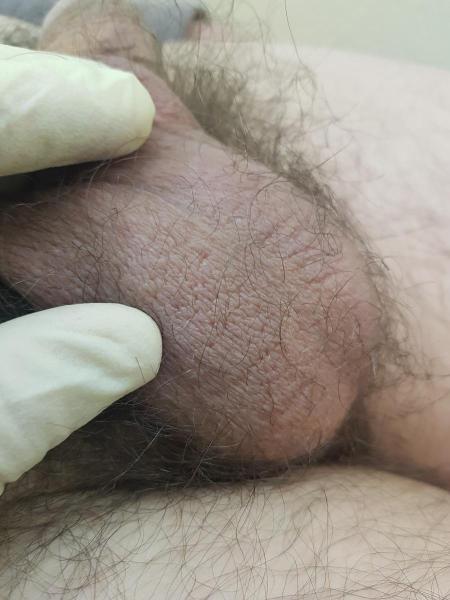
2. Герпес мошонки и основания члена
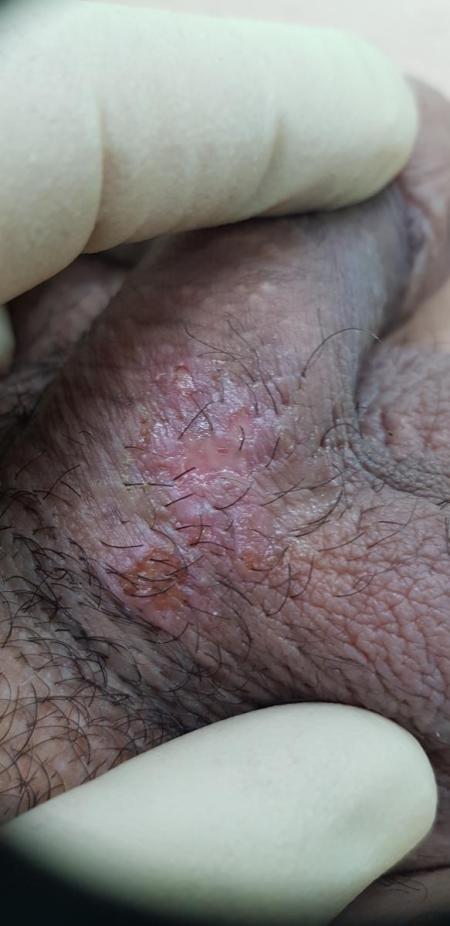
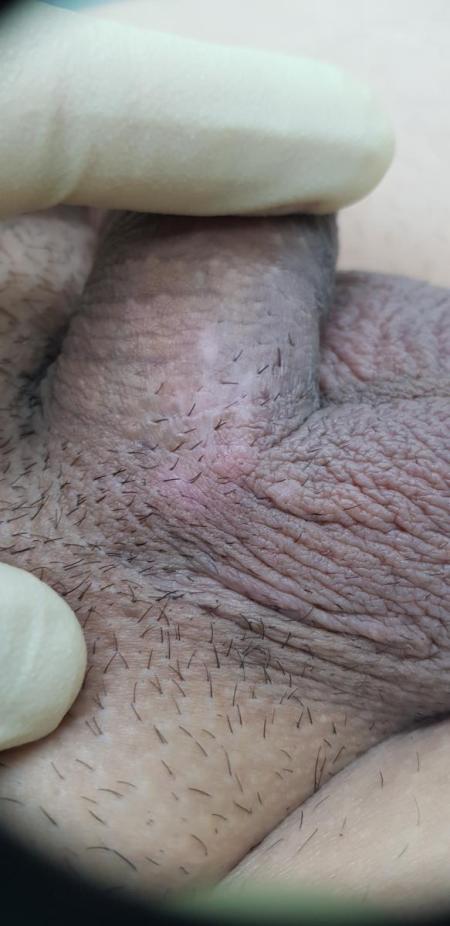
3. Фурункул мошонки
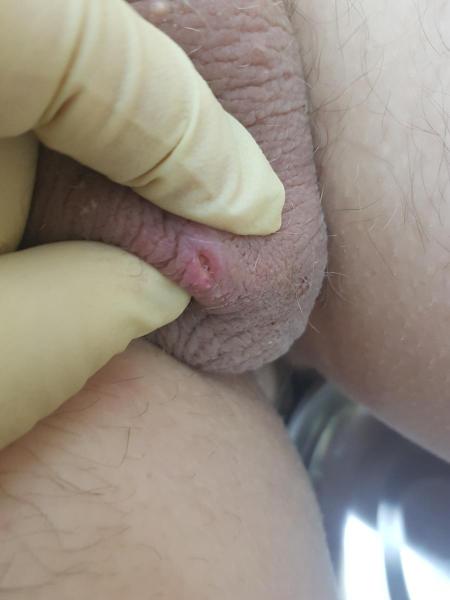
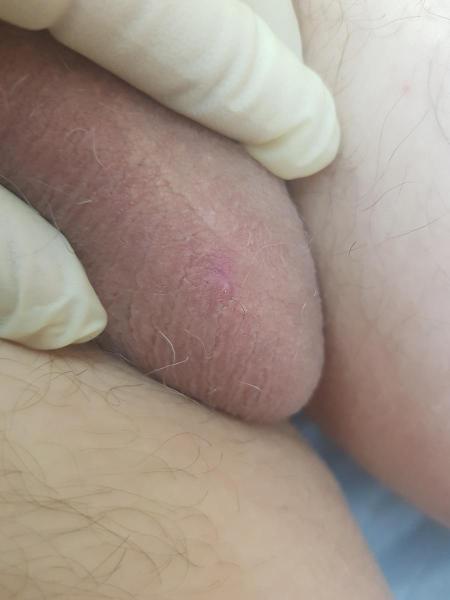
Инфекционные причины покраснения мошонки
Существует 2 основные группы микроорганизмов, которые могут вызывать воспалительную реакцию в органах мошонки:
– Неспецифическая бактериальная инфекция.
Патогенные микроорганизмы (стафилококки, стрептококки, кишечная или синегнойная палочка, протей) могут заноситься в яички с током крови и лимфы.
А также проникать через повреждения кожи мошонки, возникшие вследствие травмы.
Возбудители не имеют строгой специфичности к тканям органов урогенитального тракта.
Могут приводить к воспалительной реакции другой локализации.
При этом обычно развивается выраженная боль и отечность мошонки.
При длительном течении инфекционного процесса возможно скопление гноя в мошонке.
Такое воспаление обычно сопровождается выраженной интоксикацией организма.
– Специфическая инфекция с преимущественно половым путем передачи.
Может приводить к воспалительному процессу непосредственно в яичках и их придатках, вызывая развитие осложнений.
Основными возбудителями такого воспаления являются хламидии, трихомонады, уреаплазмы, микоплазмы.
– Грибковое поражение кожи.
В области мошонки есть благоприятные условия для развития грибков (достаточная влажность и температура).
К покраснению мошонки в виде пятен может приводить паразитирование эпидермофитов, дрожжевого грибка рода Candida.
Покраснение и жжение мошонки
При этом покраснение и жжение мошонки часто распространяется на кожу паховой области, внутренней поверхности бедер.
Иногда на ней формируются небольшие изъязвления.
Основная опасность инфекционных причин покраснения мошонки заключается в постепенном распространении и прогрессировании инфекционного процесса с развитием осложнений.
-
Заболевания мужской половой сферы лечит и диагностирует врач-андролог.
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микроскопическое исследование соскобов кожи | 2 д. | 600.00 руб. |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Неинфекционные причины зуда и покраснения мошонки
Неинфекционные причины покраснения мошонки не связаны с жизнедеятельностью патогенных микроорганизмов.
Существует несколько основных причин гиперемии и воспалительного процесса, к которым относятся:
- Аллергическая реакция.
Приводит к тому, что развивается покраснение и зуд мошонки в ответ на контакт с некоторыми химическими соединениями, являющимися аллергенами (синтетическое белье, некоторые средства гигиены). - Травма области мошонки.
Является следствием ушиба, ранений, сопровождается выраженной гиперемией мошонки, ее отеком и интенсивной болью. - Перекрут семенного канатика.
При этом состоянии резко ухудшается отток крови от яичек, их придатков и мошонки, что может привести к гибели (некрозу) тканей.
Гиперемия мошонки во всех случаях является следствием патологического процесса, требующего диагностики и адекватного лечения.
Для предотвращения развития осложнений и качественной терапии следует обращаться к врачу урологу.
Самостоятельное лечение обычно бывает неэффективным и может значительно ухудшить прогноз.
Покраснение мошонки при дерматите
Покраснение при дерматите появляется под влиянием негативных факторов.
Причинами формирования дерматита в области мошонки являются:
- Сахарный диабет;
- Чрезмерное выделение пота;
- Использование влажного нижнего белья;
- Несоблюдение правил личной гигиены;
- Лишняя масса тела;
- Кандидозы;
- Аллергическая реакция на средства интимной гигиены (мыло, гели);
- Синтетическое нижнее бельё;
- Наличие глистов и чесоточного клеща;
- Заболевания желудочно-кишечного тракта.
Покраснение мошонки, похожее на дерматит, часто можно увидеть при стрептодермии.
Основной симптом покраснения мошонки при дерматите - это зуд.
Дерматит имеет три стадии течения, которые проявляются характерными симптоматическими признаками.
Для первой характерно пятен красного цвета в паху.
Следует отметить, что при этом кожа не повреждается.
Сопровождается зудом и высыпаниями в интимной области.
Средняя степень проявляется высыпаниями, которые после себя оставляют участки эрозий.
На третьей образуются мокнущие корочки с выделениями гноя.
При вторичном поражении к вышеуказанным добавляются признаки поражениям бактериями.
Дерматит в области мошонки при хроническом течении проявляется следующими признаками:
- Гиперимированные участки кожи начинают синеть;
- Появляется ороговевший участок кожи;
- Образуются трещинки.
Внимание! При появлении таких симптомов, не рекомендуется проводить диагностику и лечение самостоятельно.
Стоит обратиться за квалифицированной помощью к врачу.
Лабораторные исследования позволяют определить вид возбудителя, который спровоцировал покраснение мошонки.
После того как был поставлен диагноз, специалистом назначается лечение.
Основными в терапии являются мази для местного лечения.
Часто обязательными являются антигистаминные средства для снятия жжения и зуда половых органов.
Для того, чтобы избежать воспаления, рекомендуется наносить цинковую мазь.
Полная схема лечения назначается врачом, после проведения осмотра и диагностических мероприятий.
Покраснение мошонки от кожного грибка
Чаще всего причиной появления покраснения кожи мошонки связано с проникновением в организм грибка.
Место её локализации, как правило, половой член.
После чего, процесс перемещается в паховую область.
Грибок размножается преимущественно в месте, где скапливается больше количество влаги.
Грибковое поражение мошонки отмечается у мужчин в возрасте 40 лет.
Процесс развивается, когда область паха начинает потеть.
Как результат, кожа вокруг полового орана краснеет.
Покраснение мошонки под влиянием грибковой инфекции возникает в следующих случаях:
- Проживание в жарких странах;
- Синтетическое, тесное нижнее бельё;
- Посещение саун, бассейнов, бань;
- Гипергидроз;
- Нарушение работы иммунной системы;
- Лишний вес.
Грибок поражает, мошонку, внутреннюю часть бедер, лобок.
Как правило, половые органы при этом не страдают.
Первым признаком грибкового поражения является высыпания в паху.
При длительном отсутствии лечения, сыпь способна сливаться в одно большое пятно.
Тяжелое течение грибка мошонки проявляется в виде появления волдырей, содержащих гнойную жидкость.
После того как волдырь лопается, остаются трещины с шелушащей поверхностью.
Длительное отсутствие лечения может привести к образованию болезненных язвочек.
При этом больного следует госпитализировать.
Покраснение мошонки от опрелости
Довольно часто мужчины жалуются на опрелость в паху.
Это проблема затрагивает представителей сильного пола любых возрастов.
Многие молодые люди скрывают наличие опрелости мошонки и не пытаются её лечить.
Опрелость может причинить её обладателю большое количество дискомфорта.
Если вовремя не начать лечение опрелости, то возможно развитие серьезных осложнений.
Появляется опрелость, как правило, в области складок од воздействием обильного выделения пота.
Покраснение мошонки появляется в результате трения полового органа.
К причинам появления опрелости относят:
- Недержание мочи;
- Плохое высушивание тела после посещения душа;
- Плохая гигиена половых органов;
- Чрезмерное выделение пота;
- Синтетическая одежда;
- Большой вес.
Характерным для опрелости является зуд и покраснение кожных участков в паху у мужчины.
Важно! При появлении опрелости, следует обратиться к дерматологу, и, начать курс лечения.
Покраснение мошонки при аллергии
Аллергия в паху появляется из-за длительного воздействия раздражающих внешних факторов на половой орган.
В результате этого происходит оттек и покраснение мошонки у мужчины.
Причиной служат различные факторы внешней среды.
Гиперемия связана с попаданием в организм аллергена вместе с пищей.
Что может вызвать такую реакцию?
Это могут быть:
- Шоколад;
- Кофе;
- Яйца;
- Рыба;
- Цитрусовые фрукты.
После того как аллерген проник в организм, через некоторое время, появляется первый симптоматический признак.
Отмечают увеличение в размерах мошонки.
При этом происходит воспаление и покраснение кожи над ней.
Возможен рецидив аллергической реакции.
Для того чтобы этого не допустить, следует проконсультироваться у уролога.
Покраснение мошонки после травмы
Органы мошонки могут легко травмироваться, часто это происходит в результате механических повреждений.
Выделяют и другие виды травм:
- Химические;
- Электрические;
- Температурные.
Травма мошонки может быть различной.
К отрытым травмам относят:
- Ножевые и пулевые ранения;
- Укусы;
- Колющие раны.
Поучить такие травмы можно в ходе драки, автомобильной аварии, при катании на велосипеде или во время занятий единоборствами.
При травмировании мошонки появляются гематомы.
Отмечается болезненность в паху.
В месте повреждения, мошонка увеличивается и может иметь цвет от красного, до темно-синего.
После повреждения органов мошонки отмечают наличие следующих осложнений:
- Флегмона;
- Гангрена;
- Орхит;
- Эпидидимит;
- Бесплодие;
- Рак яичка.
Для лечения травм мошонки применяют как консервативное, так и оперативное лечение.
После курса терапии, пациент должен находиться под наблюдением врача.
Это важно для своевременного выявления отклонений функционирования полового органа.
Покраснение мошонки при лобковом педикулезе
Лобковый педикулез характеризуется поражением лобковыми вшами.
Это заболевание является паразитарным.
Вошь располагается преимущественно в области половых органов и питается кровью человека.
Лобковая вошь способна откладывать яйца у основания волоса.
Заразиться лобковым педикулезом можно во время полового контакта.
Иногда заражение возможно при использовании постельного белья, на котором находится вошь.
Заражение от животных невозможно.
После попадания на кожу, лобковая вошь не проявляет себя примерно месяц.
После того как инкубационный период окончен можно заметить следующие признаки:
- Зуд в месте проникновения вшей;
- Покраснение кожных покровов полового органа;
- Появляется экзема в месте расчеса.
Следует отметить! В местах расчесов возможно внедрение дополнительной инфекции.
В ходе осмотра, врач может заметить наличие красных пятен и личинки вшей.
Обязательными для больных лобковым педикулезом являются анализы на выявление:
- Сифилиса;
- Хламидиоза;
- Гонорейной инфекции;
- Трихомониаза.
Лечение педикулеза проводится с применением шампуней и кремов местного действия.
Покраснение мошонки часто наблюдается при банальном воспалении яичек
Это довольно неприятный процесс, который может перейти в хроническую форму.
Независимо от причин, которые вызвали красноту, при первом ее появлении, стоит обратиться в медицинское учреждение.
При любом покраснении мошонки, обращайтесь к автору этой статьи – урологу, андрологу в Москве с 15 летним опытом работы.
-
Орхит и эпидидимит — это воспалительные явления, которые требуют лечения.

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный гинеколог, врач высшей категории
8 (495) 916-13-86
с 9:00 до 21:00

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
8 (495) 916-13-86
с 9:00 до 21:00

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
8 (495) 916-13-86
с 9:00 до 21:00