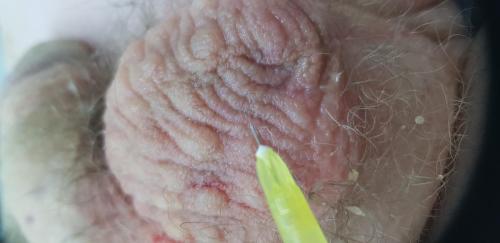
Зуд и шелушение на мошонке и члене требуют комплексной терапии.
У молодого человека длительное время наблюдались симптомы шелушения, мучительного зуда, который усиливался при чесании и потении в области основания члена и мошонки.
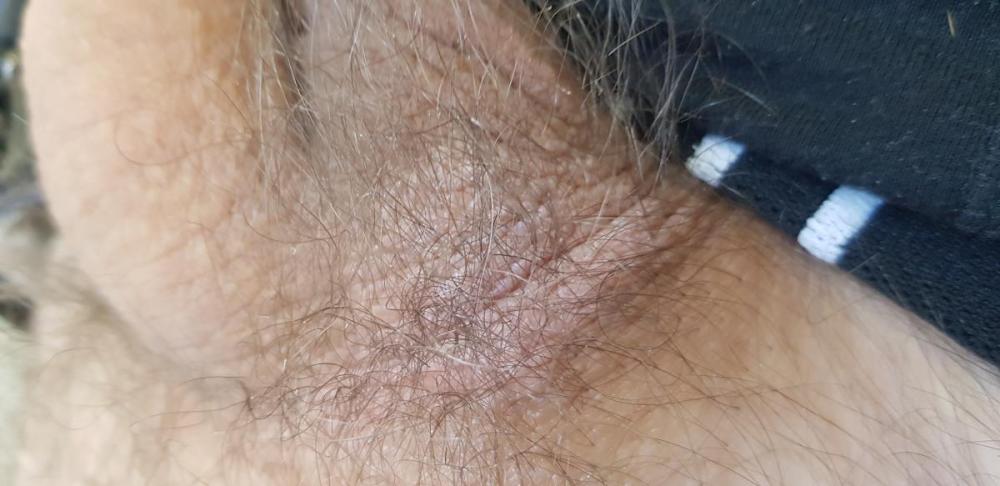
При осмотре заметны очаги шелушения, утолщения кожи (лихенификации).
Такое заболевание носит название простой хронический лишай или лишай Видаля аногенитальной области.
Он может локализоваться и на других участках кожного покрова. Это хроническое зудящее заболевание кожи, которое среди всего населения поражает до 0,5% лиц с белой кожей.
Пик заболевания – возраст 30-50 лет. Чаще встречается у женщин.
Это может быть первичное заболевание, когда оно развивается на здоровой коже и вторичное – на фоне другой патологии, например, псориаза, грибкового заболевания и т.п.
Раздражающие факторы на больную кожу оказывают значимое воздействие. Как первичное, так и вторичное заболевание приводит к появлению зуда.
В результате в коже наблюдается скопление воспалительных клеток: Т-лимфоцитов и клеток лангерганса. Это приводит к хронизации процесса.
Зуд беспокоит пациента: не дает спать, невротизирует. Кожа реагирует на постоянный зуд, что приводит к ее утолщению (лихенификации).
Очаги становятся серовато-коричневыми. В ответ утолщается эпидермис, появляются чешуйки, гиперкератоз.
При сильном зуде могут возникать атрофические рубцы.
В этой области много бактерий, поэтому могут развиваться вторичные бактериальные осложнения в виде маленьких гнойничков на поверхности кожи, особенно подвергнутой травме. Образуются эрозии.
В результате в коже возникает гипертрофия нервных окончаний. Они становятся большими и гиперчувствительными.
Дерматологи для лечения используют гормональные мази, которые не способны оказывать значимого действия на гипертрофированные нервные окончания. Здесь нужна перестройка кожи.

В этом случае назначаются:
- увлажняющие препараты (специальное мыло, которое не сушит кожу);
- фотодинамическая терапия. Она вызывает апоптоз гипертрофированных нервных клеток. Плюсом является малая глубина (1-3 мм) воздействия фотодинамического лазера. Нет ожогов и побочных эффектов. Частота сеансов – 1 раз в 7-14 дней;
- в промежутках между процедурами – введение гиалуроновой кислоты в пораженные очаги;
- плазмалифтинг - введение плазмы пациента с целью активации восстановления кожи.