Сильный зуд и покраснение мошонки требуют комплексного обследования и лечения.
Молодой человек в течение двух лет страдал зудом мошонки, который усиливался ночью.
При осмотре видно, что имеется покраснение, кроме центральной части и области шва, а также легкое шелушение на зудящей поверхности.


Здесь может идти речь о двух возможных заболеваниях: синдроме красной мошонки и атопическом дерматите (лишае Видаля, ограниченном нейродермите).
Для синдрома красной мошонки характерны расширенные сосуды, чувство прилива, жжение. При осмотре имеется лихенификация (утолщение кожных покровов), шелушение, свободный шов и зуд, что не является проявлениями данной патологии.
Поэтому это заболевание – лишай Видаля.
Ограниченный нейродермит характеризуется тем, что имеется сильный зуд, особенно ночью. У пациента увеличены нервные окончания (извращенные) в гипертрофированной коже. На минимальное раздражение (например, одеждой) проявляется сильный ответ.
Пациент в течение 2-х лет применял гормональные мази клобетазол, мометазон и бетаметазон - без эффекта.
Они действуют на воспаление. А в данном случае лежит перестройка кожи.
Пациент был обследован на бактериальный состав кожи, грибки, кандиду.
Взяты анализы:
- ПЦР на 8 грибков молочницы;
- микозоскрин;
- анализ крови на аллергию, иммунограмму, интерфероновый статус.
В результате выявлен повышенный иммуноглобулин E. Пациент был направлен к аллергологу.
Проведено лечение:
- натрия тиосульфат, кальция глюконат – в/в;
- лазер крови – в/в.
Согласно клиническим рекомендациям надо назначить метотрексат, циклоспорин – внутрь.
Но, так как пациент молодой и поражение ограниченное, данные препараты не применялись.
В таких случаях необходимо перестраивать кожу, обновить ее. Этим целям помогают 2 методики: фотодинамическая терапия и плазмалифтинг.
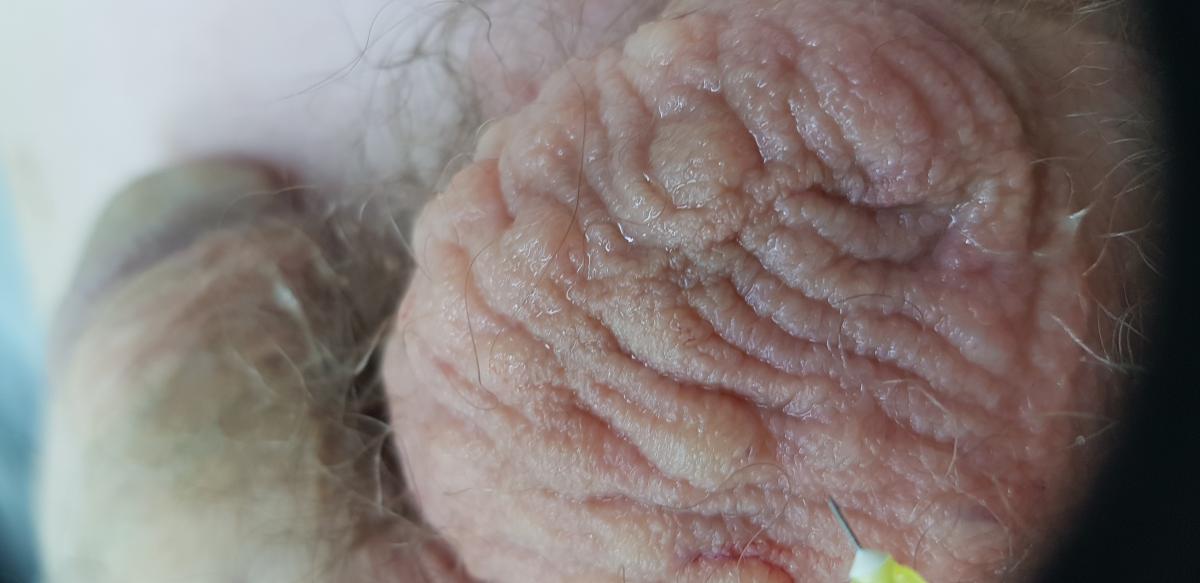

Эти процедуры чередовались и проводились 1 раз в неделю. Назначались увлажняющие мази.

